


Несмотря на то, что разнообразные исследования в период беременности проводятся далеко не первый год, большинство женщин и по сей день не имеют четкого представления о том, зачем нужен, к примеру, пренатальный скрининг, какие в нем оцениваются параметры, что он выявляет и как правильно реагировать на его результаты. Это нередко доставляет мамам чрезмерное и ненужное беспокойство за своего малыша. Мало того, получив направление на пренатальный скрининг, многие тут же расстраиваются, потому как считают, что это обследование само по себе уже означает, что с малышом что-то не так. К счастью, это неправда, так что будет полезно узнать о том, что представляет собой данный анализ. Итак, разберемся, для чего же нужен пренатальный скрининг – в этом нам поможет специалист клиники «Repromed», медицинский биоинженер Адриан Крецу, который, кстати, был одним из первых, кто начал проводить скрининговые исследования в нашей стране (и по сей день к нему же для интерпретации направляются результаты подобных анализов из других клиник, или же отправляются в Румынию).

 Итак, объясните, пожалуйста, всем нам, но в первую очередь будущим мамочкам, которые зачастую и без того слишком мнительны, что же это за грозное понятие такое: «Пренатальный скрининг»?
Итак, объясните, пожалуйста, всем нам, но в первую очередь будущим мамочкам, которые зачастую и без того слишком мнительны, что же это за грозное понятие такое: «Пренатальный скрининг»?
Дело в том, что прогресс в медицине в наши дни позволяет даже на самых ранних стадиях беременности выявить у малыша пороки развития и отклонения от нормы. Такой процесс и получил название «пренатальный или (дородовой) скрининг». Это комплекс обследований, рекомендованный беременным женщинам с целью выявления аномалий плода хромосомного или генного происхождения, не поддающихся лечению, а само слово «скрининг» означает «просеивание». Оно включает в себя трехкратное ультразвуковое исследование и биохимический анализ крови. С тех пор, когда в арсенале медиков появился этот метод, лично у меня никогда не возникало сомнений в его полезности. Метод неинвазивный, безопасный для матери и младенца, не требует серьезных дорогостоящих процедур, доступен большинству женщин, и при этом позволяет получить дополнительную информацию, которой, я уверен, слишком много не бывает. Но сразу хочу заметить, что это не диагностический анализ, он лишь выявляет вероятность генетических заболеваний.
 Что именно позволяет выявить данный вид исследований?
Что именно позволяет выявить данный вид исследований?
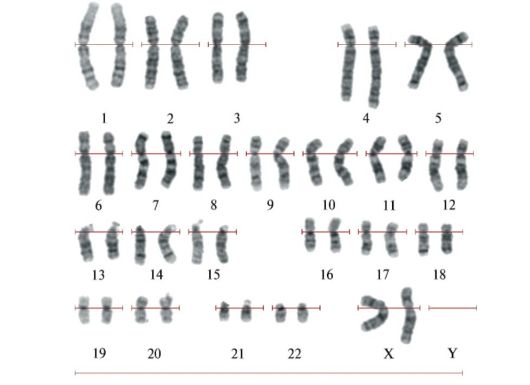
Пренатальный скрининг позволяет оценить риск наличия у ребенка таких хромосомных патологий, как синдром Дауна, синдром Эдвардса, синдром Патау, дефекты заращения невральной трубки и других генетических заболеваний. Синдром Дауна – одна из распространенных хромосомных патологий, при которой наблюдается появление дополнительной хромосомы в 21-й паре (трисомия 21). У таких детей характерный внешний вид, задержка умственного развития и множество аномалий со стороны внутренних органов и тканей. Для синдрома Эдвардса (трисомия 18) характерны множественные пороки развития, в том числе и психомоторного. Как правило, такие дети нежизнеспособны. У синдрома Патау трисомия 13. А дефекты заращения невральной трубки (ДЗНТ) – это отсутствие головного мозга (анэнцефалия) и незаращение спинномозгового канала (spina bifida). Причем, в большинстве случаев носители дополнительной Х-хромосомы — женщины без каких-либо признаков патологии.
 Как же тогда выяснить, стоит проходить эти тесты, или нет? Может, существуют просто определенные группы риска?
Как же тогда выяснить, стоит проходить эти тесты, или нет? Может, существуют просто определенные группы риска?
На самом деле, в развитых странах эти тесты проводятся абсолютно всем беременным без исключения. Вне зависимости от того, входит она в группу риска, или нет. То есть это банальные анализы, как у нас, к примеру, принято делать общий анализ мочи, или крови при любой беременности. Так и двойной или тройной тест входят в обычный медицинский полис по всей Европе, взять ту же Румынию, где я какое-то время работал после обучения. Там беременную даже не спрашивают, - когда берется общий анализ крови, проводятся заодно и скрининговые тесты. Если уже по ним что-то обнаруживается, тогда рекомендуется диагностический анализ. У нас же в Молдове принято, что в группе риска находятся лишь женщины, которым более 35 лет. Но я считаю, что это очень неправильно. Рекомендации намного более обширны: стоит пройти скрининг и тем, кто делал искусственное оплодотворение; и тем, у кого ранее случались самопроизвольные выкидыши; и тем, кто страдает сахарным диабетом. Также должен учитываться не только возраст матери, но и возраст отца. Есть и другие показания: наличие ребенка с врожденной патологией у близких, кровных родственников, и многое другое. Однако у нас, к сожалению, в страховой полис пренатальный скрининг не входит и остается уповать только на сознательность будущих мамочек.
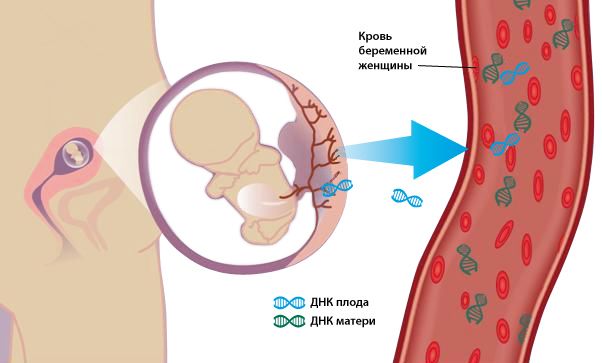
 И как же проходят исследования пренатального скрининга?
И как же проходят исследования пренатального скрининга?
Они включают в себя Ультразвуковой скрининг – ультразвуковое исследование (УЗИ) плода в течении беременности; и Биохимический скрининг – это определения в крови некоторых специфических веществ («маркеров»), которые изменяются при определенных патологиях. А также необходимо заполнить специальную стандартную анкету. Все эти данные вводятся в специальную программу, в софты, которые могут их интерпретировать, и затем уже вычисляются результаты. Но тут необходимо уточнить, что существует скрининг двух типов – это «двойной и тройной тесты» - по количеству оцениваемых биохимических показателей. И проводятся они, соответственно в первом и во втором триместре беременности. В этой связи важен как можно более точный расчет сроков беременности, поскольку период их проведения строго ограничен. Так, оптимальный срок для двойного теста в первом триместре с 11-ой недели по 13-ую неделю и 6 дней. Поскольку, начиная с 14 недели, в организме женщины происходят некоторые изменения. Итак, именно в этот срок – ни раньше, ни позже проводится УЗИ, основная цель которого не только оценка течения беременности (успешное развитие плода согласно срокам беременности, наличие многоплодной беременности), но и измерение толщины так называемого воротникового пространства плода. Воротниковое пространство – это зона скопления жидкости в области шеи плода между кожей и мягкими тканями, и его нормальное значение по одним источникам – менее 3-х мм, а по последним данным Лондонского Медицинского Центра Матери и Ребенка – менее 2,5 мм. Если значение больше нормы, это может косвенно свидетельствовать об анатомических аномалиях развития плода. То есть не означает, что ребенок обязательно обладает какими-то отклонениями, но это уже считается маркером, или, проще говоря, показателем для дополнительных исследований данной беременной. Практически 80 % из плодов, которые имеют вероятность обладания синдромом Дауна или других отклонений, о которых упоминалось ранее, включая даже порок сердца и т. д., воротниковый пояс может достичь и 5-ти, и 7-ми мм, являясь одним из основных эхографических маркеров, учитываемых в двойном тесте. Еще один важный маркер по данным УЗИ, который учитывается в двойном тесте – это носовая кость (ее не видно в период с 11 до 13 недели + 6 дней у 70-80% плодов с синдромом Дауна и только у 2% здоровых плодов). Но, повторюсь, ни один врач не будет давать заключение только по УЗИ. Любые выводы можно сделать на основе комплексных исследований, и к Эхографии добавляется биохимический анализ венозной крови, проходящей в том числе через плод и плаценту, а значит напрямую свидетельствующей о здоровье плода. В крови беременной женщины определяют уровень двух плацентарных белков - РАРР-А и свободная фракция β-ХГЧ (потому тест и называется двойным). Они также не должны быть сильно ниже, или выше нормы. После получения этих данных, а также на основе результата УЗИ и с расчетом генетического риска, который проводится компьютерной программой с учетом заполненной анкеты, о которой я уже упоминал, - с указанием возраста, веса, наличия хронических заболеваний, наследственных болезней и других показателей, врач уже может делать некоторые выводы. Поскольку, к примеру, нельзя сравнивать пациентку, у которой 100 кг веса с пациенткой, у которой 50 кг. Ведь в первом случае у женщины больше крови и биохимический маркер по другому растворяется, концентрация практически в два раза меньше, что обязательно необходимо учитывать.
 Итак, с двойным тестом разобрались. А для чего же тогда необходим тройной – во втором триместре, если, к примеру, двойной уже не выявил никаких аномалий развития?
Итак, с двойным тестом разобрались. А для чего же тогда необходим тройной – во втором триместре, если, к примеру, двойной уже не выявил никаких аномалий развития?
Дело в том, что, например, риск дефектов нервной трубки с помощью “двойного теста” определить невозможно. Для этого необходим именно “тройной тест”. Он проводится в период с 16-ой по 18-ую недели. Хотя, в принципе, программный софт может выдавать результат и с 14-ой до 20-ой недели, но лучше, все же до 18-ой. Ну а после 20-ой смысл делать данный тест снова полностью исчезает. В этот период в крови будущей мамы определяют три показателя (маркера патологии): общий хорионический гормон человека (ХГЧ) в двойном тесте, альфафетопротеин (АФП) и свободный (неконъюгированный) эстриол. Не будем приводить конкретных значений тех или иных белков, относительно величин которых можно судить о наличии или отсутствии нарушений плода, т.к. все зависит от многих факторов, в том числе от используемых реактивов, или конкретной недели проведения скрининга. Конечно, некоторые обследования, в том числе УЗИ проводятся и позже, в последнем триместре беременности, но уже с другими целями. Следует помнить, что пренатальный скрининг не может определить все возможные проблемы или гарантировать полное отсутствие проблем со здоровьем ребенка, а направлен лишь на определение вероятности хромосомных аномалий и некоторых врожденных пороков развития. Это исследование не отменяет и не заменяет основные анализы при беременности.
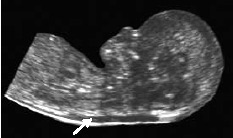
Воротниковое пространство
 Но как все же оценивается результат пренатального скрининга?
Но как все же оценивается результат пренатального скрининга?
Существует пороговое значение риска, означающее, что статистическая вероятность рождения ребенка с хромосомной патологией составляет один случай из 250. Сравнение полученного результата с пороговым значением позволяет выделить женщин группы риска, которым должны быть проведены дополнительные исследования. При увеличении риска врожденной хромосомной патологии у плода характерно уменьшение цифры в знаменателе этой дроби, или этого порога (например, 1:50 или 1:100). Если же цифра знаменателя растет (1:1000, 1:7000), то риск уменьшается, или сводится на нет, и дополнительных исследований не требуется, в отличии от первой группы. Однако еще раз хочу подчеркнуть, что результат скрининга не является диагнозом и показанием к принятию каких-либо решений, а лишь показателем индивидуального ВОЗМОЖНОГО риска наличия некоторых патологий у плода. При обнаружении каких-либо отклонений женщину направляют уже на консультацию к генетику, который решает вопрос о необходимости и методах инвазивной диагностики. А именно: кариотипирование, хорионбиопсия (11-14 неделя), амниоцентез (16-20 неделя), кордоцентез (после 20 недели). Процедура проводится под контролем ультразвука. Сначала врач делает прокол передней брюшной стенки, а затем, не касаясь плода, берет материал для исследования — кровь из пуповинной вены (при кордоцентезе), амниотическую жидкость (при амниоцентезе), частицы ворсин хориона или плаценты. Потом еще в течение нескольких часов будущая мама находится под наблюдением специалистов. Генетическое исследование полученного материала (околоплодной жидкости, пуповинной крови или плацентарной ткани) позволяет почти на 100% удостовериться в наличии или отсутствии патологии у плода. И, если у каждой 10-ой женщины результат теста на риск наличия патологии оказался положительным, то лишь у 10% из них действительно выявляются генетические отклонения в соотношении 1:50. Эти методы достаточно безопасны для плода, но в 1-2 % случаев могут привести к осложнениям, наиболее безопасным является амниоцентез. Потому, следует обсудить со своим врачом соотношение рисков. В любом случае, проводить, или нет, такое исследование, решают родители. На инвазивное исследование, как правило, идут родители, которые готовы, в случае обнаружения у плода серьезной неизлечимой патологии, прервать беременность. Если мама, в любом случае, настроена сохранить беременность, она имеет право отказаться от предложенного исследования.
 Проводятся ли в Молдове подобные методы инвазивной диагностики? И какова их стоимость, а также стоимость самого пренатального скрининга?
Проводятся ли в Молдове подобные методы инвазивной диагностики? И какова их стоимость, а также стоимость самого пренатального скрининга?
Как уже говорил ранее, в Молдове, к сожалению, пренатальный скрининг не входит в страховой полис, а значит пациенткам приходится платить. Стоимость теста составляет 450 лей – как двойного, так и тройного. Что касается инвазивных диагностик, то, насколько я знаю, в нашей стране проводится лишь кариотипирование пложа через амниоцентез, и то лишь в Центре Матери и Ребенка. Его стоимость – 600 леев. В Румынии проводят и другие перечисленные методы, но там они стоят уже значительно дороже: QF-PCR и FISH – около 150 евро, а тест NIFTY – около 600 евро.

Итак, на сегодняшний день пренатальные скрининги не являются в нашей стране строго обязательными, однако большинство врачей, как и наш собеседник – биоинженер и научный исследователь по специализации молекулярная генетика – Адриан Крецу, уверены в необходимости данных исследований. Право принятия решения, конечно, остается за родителями, так что, взвесив все «за» и «против», они сделают выбор: кому-то важно контролировать ситуацию и получать всю возможную информацию как можно раньше, а кому-то, возможно, спокойнее обходиться лишь обязательным минимумом обследований и верить в лучшее. Решать – вам!