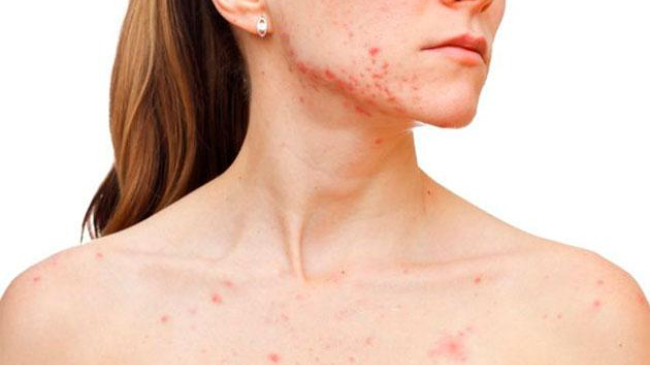
Акне – хроническое воспалительное заболевание сальных желез и волосяного фолликула, наиболее часто встречающееся в молодом возрасте.

В основе развития акне лежит множество причин – заболевания желудочно-кишечного тракта (гастриты, колиты, гастродуодениты, нарушение моторики кишечника), повышенные нервно-психические нагрузки (многие пациенты отмечают увеличение количества высыпаний после нервных переживаний), а также гормональные изменения – увеличение содержания в крови андрогенов, так называемая гиперандрогения, которая может быть как абсолютной (повышение уровня андрогенов), так и относительной (увеличение чувствительности рецепторов при нормальном уровне андрогенов в крови). В сально-волосяном фолликуле содержится высокий уровень рецепторов к андрогенам, поэтому увеличение секреции кожного сала находится в прямой зависимости от этих гормонов.
Повышенное содержание андрогенов встречается у мужчин в период полового созревания, у женщин в предменструальный период и при различных патологических состояниях – поликистозе яичников, дефиците гормонов щитовидной железы, адреногенитальном синдроме.
Выработка кожного сала увеличивается из-за потребления в пищу рафинированных, маринованных, копченых продуктов, а также сладких газированных напитков и алкоголя.
Согласно современным представлениям, в основе развития акне лежит гиперсекреция кожного сала и фолликулярный гиперкератоз (повышенная пролиферативная активность клеток фолликула), на фоне чего происходит «закупорка» устья фолликула и образование открытых и закрытых комедонов («черных точек» и милиумов). Закрытие выводного протока сально-волосяного фолликула препятствует попаданию внутрь кислорода и создает благоприятные условия для размножения анаэробных бактерий P.acnes, что и вызывает появление воспалительных узелков и пустул.
Помимо увеличения выработки кожного сала наблюдается также изменение его состава – снижается содержание линоленовой кислоты, pH кожи сдвигается в щелочную сторону, что также способствует активному размножению бактерий на поверхности кожи.
Диагностика:
История заболевания – начало в пубертатном периоде, у девушек увеличение количества высыпаний перед менструацией.
Данные осмотра – множественные папуло-пустулезные высыпания, открытые и закрытые комедоны, кожа лица жирная, утолщена, с расширенными порами.
Лабораторные методы – определение уровня половых гормонов: свободного тестостерона, дигидротестостерона, дигидроэпиандростерона, андростендиона и прогестерона, УЗИ яичников.
Может потребоваться исследование отделяемого пустул на флору и определение чувствительности к антибиотикам.
Лечение:
Лечение назначается после обследования пациента и выявления возможных причин возникновения акне. Может понадобиться консультация гастроэнтеролога и гинеколога-эндокринолога, иногда психотерапевта для коррекции различных патологических состояний, которые могут усугублять течение болезни. Часто на фоне лечения сопутствующих заболеваний наблюдается значительное улучшение состояния кожных покровов.
Основной курс лечения проводится дерматологом и подбирается индивидуально в зависимости от клинических проявлений и их степени выраженности. Назначаются препараты внутрь – витамины, препараты цинка, антибактериальные препараты, при неэффективности терапии – системные ретиноиды.
При всей своей эффективности ретиноиды обладают большим количеством побочных эффектов, поэтому их прием возможен только под строгим наблюдением врача дерматолога и ежемесячным контролем лабораторных анализов.
Местно применяются наружные препараты, подбирается основной уход за кожей лица с помощью косметических средств. Когда обострение стихнет, можно проводить косметологические процедуры – пилинги (для уменьшения фолликулярного гиперкератоза и поствоспалительной пигментации), криомассаж жидким азотом и мезотерапию.
Хотелось бы отметить, что лечение акне занимает немало времени и требует терпения и усилий как от врача, так и от пациента.